失明の危機も…急増する加齢黄斑変性の早期発見法 初期症状、検査方法は?
白内障や緑内障ほど知られていないが、高齢化に伴い患者数が急増しているのが加齢黄斑変性だ。欧米で中途失明原因第1位の「目のアルツハイマー」と呼ばれるこの病は、日本の中高年にとっても新たな健康危機。注意すべき初期症状と最新の検査・治療法に迫る。
***
新谷孝治さん(71)=仮名=はもともと若い頃から遠視で、左右の視力は共に1・0あった。だが、40代後半から老眼が進行して手元が見えづらくなり、普段から老眼鏡をかけるようになる。左目に違和感を覚え始めたのは3年前、68歳のときだったという。
「左目の視界の中心部分がゆがむようになったんです。テレビを観ていると、テレビ本体ははっきり見えるのですが、画面に映っている人物の顔がグニャっとひしゃげたようになってしまう。また、左目だけだと近くの物が遠ざかって見える。左右のピントが合わないことにもストレスを感じ始めました」
普段の生活では見えづらくなった左目を右目が補完し、両目で見ていても右目だけで見ているような感覚を抱いていた。そのせいで目が疲れ、右目が乾いてゴロゴロとするようになった。
かかりつけの医者からは、「まだ見えているので大丈夫と言われた」ものの、そのうち、左目が“擦りガラス越し”に見ているような感覚に襲われるようになる。
そこで総合病院の眼科で診察を受けると、「加齢黄斑変性(おうはんへんせい)」と診断された。それが2年半前のこと。
「現在は月1回、“抗VEGF薬”という薬を眼球注射してもらっていて、進行は緩やかになっています。この病気が難しいのはQOL(生活の質)が下がってしまうこと。若い頃から読書が好きだったのですが、裸眼では文庫本や新聞を読めなくなってしまいました。本を読むときは、Kindleで文字を拡大したり、カメラマンがフィルム確認に使うルーペを使っています。自分の場合、左目に映ったものが遠くにあるような見え方なので、手元がかなり見づらい印象です」
まだ左目には光があり、全く見えないわけではない。怖いのは見える方の目が同じ状態になってしまうことだ。そのため、眼科では「右目を丁寧に診てください」とお願いしている。早期発見していれば、左目の視力改善も可能だったと言われ、もう少し早く眼科を受診すればよかったと後悔しているという。
新谷さんが診断された加齢黄斑変性は、白内障や緑内障ほど知られていないが、放っておくと社会的失明(矯正視力0・1以下)につながる目の病気である。
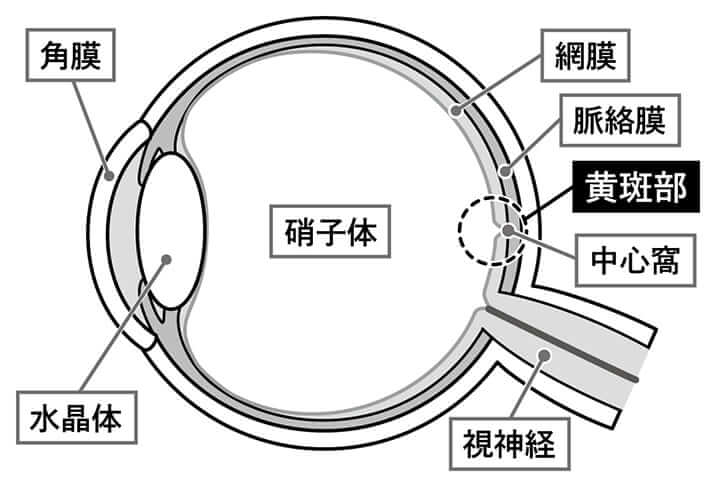
文字通り、加齢によって網膜の“黄斑部”に障害が生じる病で、日本人の場合は50歳以上の男性に多く見られる。発症率は50歳以上の人口の約1・6%にのぼる。
「網膜の中央にある直径6ミリ程度の黄斑部には、物を見るのに必要な視細胞が集中しています。特に、黄斑部の中心にある中心窩(か)というくぼみには多くの視細胞が集まり、視力との関わりが深い。そこに光が集中することで、私たちはものの形や色をはっきりと見分けているのです」
そう説明するのは、黄斑疾患治療の第一人者である東京女子医科大学眼科の飯田知弘教授だ。
加齢黄斑変性に特徴的な症状は、視野の中心がゆがんで見えることである。
人によって視野の中心が暗く見えたり、ぼやけるといった症状が起こる。治療せずにそのまま放置すると、やがて視力が低下して日常生活に支障を来すようになり、失明につながる恐れもあるため(中途失明の原因では緑内障が1位で、加齢黄斑変性は4位)、なるべく早めに治療を始めることが重要になる。より詳しく解説を進めよう。
診断精度が格段に向上
まず、加齢黄斑変性には、「滲出(しんしゅつ)型」と「萎縮型」の二つのタイプがある。
「滲出型」とは、黄斑部にもろい異常な血管(新生血管)ができて、そこから出血したり、液体成分が漏れ出すことで黄斑部にむくみが生じるタイプ。黄斑部が傷むことで、物がゆがんで見えてしまうのだ。日本人の患者の約9割はこの「滲出型」だという。
では、なぜ黄斑部に新生血管ができてしまうのか。
「加齢によって細胞の代謝が低下すると、黄斑部にドルーゼンという老廃物がたまりやすくなり、虚血状態に陥ってしまいます。そうなると、網膜の外側にある網膜色素上皮細胞がVEGF(血管内皮増殖因子)というタンパク質を分泌し、“血管を新しく作ってくれ”というシグナルを出す。つまり、衰えた細胞の機能を回復させるために新生血管ができるのですが、言わば“やっつけ仕事”で作られる血管なので、通常の血管よりもろいのです」(同)
その血管から血液や液体が漏れ出し、黄斑部がダメージを受けてしまうのだ。
一方の「萎縮型」とは、老廃物の蓄積などによって網膜色素上皮細胞が徐々に萎縮するタイプで、こちらの場合、新生血管はできない。ちなみに、欧米人には「萎縮型」が多いという。
二つのタイプの大きな違いは進行のスピードにある。「滲出型」は進行が比較的速く、視力低下が短期間で起きてしまうため、見つかった時点ですぐに治療を始める必要がある。一方の「萎縮型」は進行が遅く、視力低下もゆっくりしているが、現在のところ有効な治療法がないため、経過観察をしていくことになる。
ここからは、加齢黄斑変性の検査と治療の実態に触れていきたい。
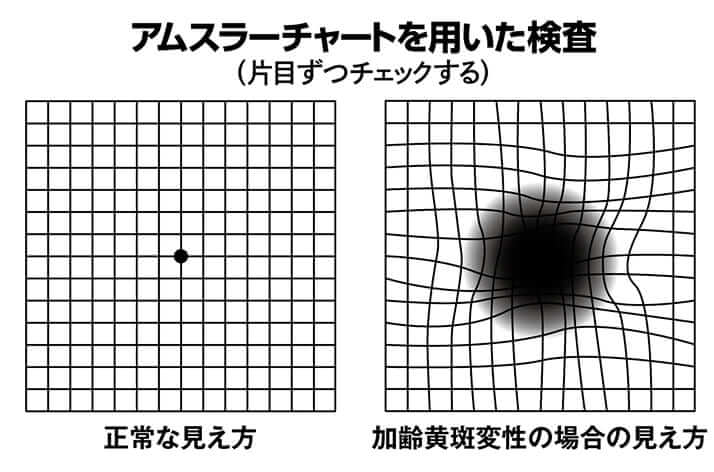
検査はまず「視力検査」から始まる。ここで視力の低下をチェックし、その後に片方の目だけの見え方を調べていく。左右それぞれの目の中心部分が正常に見えているかどうか、「アムスラーチャート」を使った簡単なテストでチェックする。方眼紙によく似たチャートを目にしたときに、中心部分がゆがんだり、ぼやけたりすれば注意が必要だ。
加齢黄斑変性は片目ずつ発症することが多く、目の片方に異常が起きても、もう片方が補うため異常に気づきにくい。
次に、眼底検査で網膜の状態を観察し、新生血管や出血の有無を調べる。
眼底検査で異常がある場合は、「OCT(光干渉断層計)検査」が行われる。これは目の奥に近赤外線を当て、反射した光を解析して網膜の状態を調べるというもの。OCT検査の機器が登場してから、診断の精度は格段に上がったという。
「OCT検査では網膜の断面を詳しく観察できるため、新生血管や黄斑部の状態がわかり、加齢黄斑変性のタイプを見極められます。また、治療後の経過を見るときにも役立つので、加齢黄斑変性には欠かせない検査方法になっています」(同)
OCT検査によってタイプが判別できたら、今度は蛍光眼底造影検査や光干渉断層血管撮影などで、新生血管の状態をさらに詳しく調べていくことになる。
[1/2ページ]