月給50万円でも看護師が集まらず… 医療崩壊が叫ばれる本当の理由
病院は「エボラ出血熱」並みの対応を迫られ…
感染者数が欧米の数十分の一でも医療の逼迫が叫ばれる日本。背景には、ほとんどの病院が新型コロナ患者を受け入れられないという実情がある。その原因の一つは、厚労省が新型コロナを指定感染症1、2類相当の扱いをしていることなのだという。
***
元金沢大学医学部講師で医学博士の山口成仁氏はこう提言する。
「政府がすべきは、感染症法上の扱いを5類に変えることです。そうすれば保健所への届け出義務がなくなり、医療現場も現行のような重装備をせずに対応できるようになり、負担がかなり軽減します」
東京脳神経センター整形外科、脊椎外科部長の川口浩氏も、いまの2類相当から格下げすべきだと訴える。そこにこそ医療が逼迫する原因がある、というのだ。
「テレビでは毎日、医療現場の逼迫が報じられ、医師や看護師も窮状を訴えています。彼らの置かれた状況は、まさにあの通りだと思います。しかし、日本全国の医療機関が、メディアが報じるような窮状にあるわけではありません」
どういうことか。
「現在、新型コロナの患者を受け入れているのは、公的医療機関と、志が高く体力にも余裕がある一部の民間病院で、ほとんどの民間病院は患者を受け入れられていません。新型コロナが指定感染症1、2類相当で、致死率50%のエボラ出血熱と同じ扱いにされている影響が大きいです。医療機関は科学的根拠と無関係に、感染法上の規定でエボラ出血熱並みの対応を求められ、一般患者はエボラ並みの患者が通院、入院している病院は避ける。すると病院の収益は減って、経営が破綻してしまう。だからごく一部の病院にのみ、負担がのしかかるのです」
1、2類相当を維持する必要がない理由だが、
「厚労省発表の新型コロナの致死率は、分母をPCR陽性者数、分子を新型コロナ感染による死者数として計算されています。ですが検査で偽陰性になった人や、検査を受けていない人を含めれば、分母は大きくなります。また、重度の基礎疾患を患った高齢者が発熱し、PCR検査を受けてたまたま陽性だった場合も、そのまま亡くなれば、コロナが直接の原因でなくても“コロナ死”として扱われます。ですから分子も、もっと小さい可能性があります」
厚労省発表の致死率は1・4%。だが、実際はその10~100分の1ではないか、という声が、現場の医師の肌感覚だという声も。その程度の感染症なのに、
「現場の発熱外来では、新型コロナの疑いでPCR検査を勧められて、検査を拒否する患者もいます。もし陽性だったら、隔離されるだけでなく、濃厚接触の疑いがある職場の人や家族の社会生活にまで、影響をおよぼしてしまう可能性があるからです」
と川口氏。指定感染症の解除に慎重なばかりに、かえって感染が広がる素地ができるとは、皮肉である。
医療機関の間で負担の違いが
「2009年に新型インフルエンザが流行したときも、当初は指定感染症2類相当とされていましたが、従来のワクチンやタミフルなどの治療薬が有効だとわかってから、5類に格下げされた。今回も近くワクチン接種が始まり、アビガンなどの治療薬も承認されるでしょうから、そろそろ2類から格下げするタイミングではないでしょうか」
と、川口氏は続けるが、それを菅義偉総理が決断できなくても、国民に負担を押しつける前に行うべきことは、まだまだある。
「今の医療体制を見ていると、災害時と同様、日本が抱えていた制度上の問題が浮き彫りになっているという感じがします」
と話すのは、医師免許を持ち、医療に関する法制度に詳しい、東京大学大学院法学政治学研究科の米村滋人教授である。
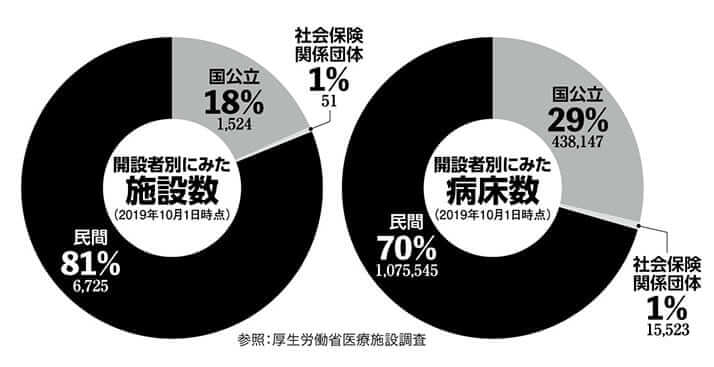
「日本では医療法上、病院の監督権限を持つ都道府県知事が、各医療機関が提供する医療内容に関し、指示や命令を行うことが認められていません。国公立病院など公的医療機関であれば、国や自治体が事実上の指示を行えますが、民間医療機関に対しては“要請”止まりです。そのうえ、日本は民間病院が全病院の81%を占め、病床数で見ても全体の70%に上る。一方、ヨーロッパは、イギリスやフランスはほとんどが、ドイツも半数は公的医療機関です。この差が、日本の数十倍から100倍の感染者が出ても、医療崩壊を起こさない原因の一つです」
結果として、
「一部の医療機関のみが大幅な設備変更や医療スタッフの再教育を行って、新型コロナ患者を引き受け、医療機関の間で負担の大きな隔たりが生じています。また、医療機関に人員を派遣する公的な措置なども行われなかったため、受け入れ病院では感染症患者の治療に不慣れな人も含め、継続的にコロナ対応せざるをえず、医療従事者間でも負担の偏りが生じている。一方、コロナ患者を受けいれていない病院は、患者数が減少して人員過剰になっているところも多いのです」
赤字で患者を受け入れられない
だが、医療法を改正するにも、臨時国会はすでに閉会してしまっている。
「医療機関側で変えられるところを変えていくしかないでしょう。たとえば、地域の行政や医師会が中心になって、医療機関同士の協議の場を設け、地域単位で機能分担や負担の平等化を図る。コロナ対応をしない病院は他疾患患者の受け入れを大幅に増やせば、負担が軽減されるでしょう。また、コロナ対応をする病院に、外部から人員を派遣することも、病院の機能維持のために必要です。その際、派遣に協力してくれた医療機関や個人にお金を払うことも考えられます」
そして、こう結ぶ。
「民間病院はここ何年も医療費などが削られ、赤字でかつかつのところが多い。新型コロナ用に大幅な設備変更をして、患者を受け入れるのは難しい。だから政府は、受け入れ病院を増やすためにお金を投じていくことも考えるべきです。これまで持続化給付金やGoToなど、近視眼的なお金の使い方しかしていません。菅総理は“全力で”と言いますが、本当にやるべきことがわかっているのか疑問です。テレビでも医師や看護師が窮状を訴える様子が報じられていますが、彼らも思いが政府に伝わらず、歯がゆいと思います。彼らの悲鳴は“感染者をなんとかしてくれ”ではなく、“自分たちの状況を把握したうえで、改善してくれ”ということなのですから」
月給50万円でも看護師が集まらない
たとえば、コロナ専用病院を作るのも一案だろうが、大阪ではコロナ重症センターが新設されても、月給50万円では看護師が集まらないという。堀江貴文氏は6日、TBS「サンデージャポン」で「(報酬が)5倍あったら、行く人は行くと思う。そういうふうにしないかぎり、絶対に逼迫しますよね」と語った。あながち外れていないのである。
元厚労省医系技官で医師の木村盛世氏も言う。
「スウェーデンでは病院のほとんどが公的機関ですが、コロナ対応に当たった医師には2倍の給料が支払われます。現状では、コロナに対応して自分のクリニックが閉鎖に追い込まれる危険性があるのに、協力する医師はいません。日本なら3倍の給料を支払って、医師を集めることを考えてもいいはずです。そういう努力をせず、緊急事態宣言が発出されるようでは2021年もお先真っ暗です」
GoToに1兆数千億円、持続化給付金に5兆円を用意できたのだ。しかも、後者は詐欺や不正で受け取った人が自主返納した額だけで、64億円に達するという笑えぬ状況だ。
「申請が非常に簡易なうえ、国側が支給のアクセルを踏みっぱなしで、ブレーキをまったく踏んでこなかったのは問題で、注意喚起を促したのは8月末から」(詐欺事件に詳しいジャーナリストの多田文明氏)
そうして費やした金額にくらべれば、病院を助けるための予算など微々たるものだろう。だが、病院にお金を投じる以前の問題を指摘するのは、東京大学名誉教授で食の安全・安心財団理事長の唐木英明氏で、
「まだいくつかの都道府県では軽症者まで入院させているので、人手が足りなくなるのは当たり前です」
と言って、続ける。
「まず軽症者、無症状者はホテルや自宅に、という原則を全国に徹底させる。そのうえで、感染症指定病院からあふれ出した患者を受け入れてくれる個人病院を、最大限支援していくことです。軽症者はインフルエンザと同じ感染症対策でいいので、町の医者でも問題ない。ただ、一般の開業医や看護師さん自身、コロナを怖がってしまっているのが問題で、それは感染の恐怖だけでなく、風評被害への恐怖でもある。人間の本能として、危ないというニュースは、聞き逃したら死んでしまうかもしれないので、絶対に目を引かれます。でも、安全だというニュースは、聞き逃してもリスクがない。そこに乗じて、テレビはコロナが“危ない”と語る人を集めて煽り、政治家に力がないので、国民はテレビに流され、政治家から離れていく。しかし、医療関係者が言うことを片方に、経済やリスクの専門家が言うことをもう片方に置き、二つのバランスをとるのが政治の役割です」
GoToも良い面はある。だが同時に、医療逼迫の真の原因、感染症法上の位置づけや医療法の不備を正す。インフルエンザがないに等しい今年は、新型コロナを実情に即して扱えば、むしろ医療に余裕ができるはずだ。抜本的是正に時間がかかるなら、まずは予算を病院の支援に回す。できることは山ほどあろう。旅行や会食をターゲットにし、恐怖で煽って行動を制限しようとする「専門家」とだけ政治が与(くみ)し、倒産や自殺に結びつけるなら、コロナ禍は人災そのものである。